Ärzteverband Hippokratischer Eid: Für eine patienten-, ursachen- und evidenzorientierte Medizin
Veröffentlicht am 28. Juni 2022 von LK.
Am 11. Juni 2022 wurde der Ärzteverband Hippokratischer Eid gegründet. Dieser benennt die Kommerzialisierung der Medizin derzeit als Hauptproblem in der Versorgung und will den Menschen wieder in den Mittelpunkt der Betrachtung stellen. Er fordert unter anderem eine dauerhafte Therapiefreiheit, mehr Wahlfreiheit für Patienten, die freie Impfentscheidung und die Abschaffung der sektorbezogenen Impfpflicht.
Dieser neue Ärzteverband will bundesweit Ärzte aller Fachrichtungen zusammenbringen, die sich für eine echte Evidenzbasierung einsetzen und den Grundsatz des «Nicht-Schadens» an oberste Stelle stellen. Sie fordern daher den Erhalt der freien Impfentscheidung, die Abschaffung der institutsbezogenen Impfpflicht, eine echte evidenzbasierte Aufklärung der Bevölkerung über die hohen Risiken der genetisch manipulierenden mRNA- und Vektor-Technologien und ein stärker verankertes Wissen der Naturheilmedizin über die Gesunderhaltung und die Stärkung des Immunsystems.
Andreas Soennichsen, Sucharid Bhakdi, Werner Bergholz, Wolfang Wodarg, Rolf Kron, Ronny Weikl, Sonja Reitz, Thomas Külken und viele kleinere und grössere Ärztegruppen rufen dazu auf, in den Ärztlichen Berufsverband Hippokratischer Eid, ÄBVHE, einzutreten. Im Interview mit Transition News spricht die Allgemeinärztin und Aufsichtsratssprecherin des Verbands, Dr. Sonja Reitz, über die Ziele dieser neuen Vereinigung.
Transition News: Welche ethischen Richtlinien vertritt der Verband?
Dr. Sonja Reitz: Der Berufsverband Hippokratischer Eid wurde gegründet, weil viele Kollegen in ihren Fachgesellschaften nicht mehr das Gefühl haben, dass sie menschenorientiert behandeln können. Die meisten Fachgesellschaften empfehlen diese Impfung völlig unkritisch, obwohl diese ja viel mehr Nebenwirkungen aufweist als wir uns vorher je hätten träumen lassen, und ohne dass sie auf die extremen Sicherheitsmängel bei der Zulassung und der laufenden Anwendung hinweisen oder die hohe Dunkelziffer bei den Nebenwirkungen. Sie vertrauen offenbar blind auf die «Good Manufacturing Practice» der Hersteller, gegen die jedoch erhebliche Bedenken bestehen bei der Vielzahl der auch mit Videomikroskopie nachgewiesenen Verunreinigungen.
Viele von uns hatten mit dem Impfen angefangen, diese Praxis dann aber eingestellt, weil sie festgestellt haben, dass auf die Impfungen wahnsinnig viele Nebenwirkungen und unglaublich viele Todesfälle folgten.
Deswegen haben viele Kollegen gesagt: «Wir müssen einen eigenen Berufsverband gründen, weil wir gar nicht mehr wahrgenommen und gesehen werden.» Wir sind für eine menschengerechte, ursachen- und evidenzbasierte Medizin. Wir wollen die Patienteninteressen im Auge behalten und dazu gehört nicht nur die Wirksamkeit von Substanzen, sondern auch deren Nebenwirksamkeit, das heisst deren Arzneimittelsicherheit und die individuelle Anwendung.
Es soll klar sein, dass man alle Methoden daraufhin prüfen muss, dass am Ende der Nutzen den Schaden überwiegt. Im Hippokratischen Eid heisst das: primum non nocere – vor allem nicht schaden. Diesen Teil haben wir zum Anlass genommen fur den Titel «Hippokratischer Eid».
Wieso fordern Sie die sofortige Abschaffung der insitutionsbezogenen Impfpflicht in Deutschland?
Diese Impfpflicht ist medizinisch-fachlich nicht zu verstehen bei der Omikron-Variante. Sie bietet keinen auch nur nennenswerten Fremdschutz und schützt auch nicht vor schweren Verläufen, sie ist zudem sehr gefährlich und daher unverhältnismässig.
Sowohl in England wie auch in Österreich ist man davon schon lange abgekommen. Diese Impfpflicht schadet auch den zu Pflegenden, da viele Pflegende immer häufiger krank werden – so jedenfalls die Live-Berichte von Pflegenden – und vergrault viele hochmotivierte Pflegende und Ärzte aus ihren Berufen. Dies gefährdet die Gesundheitsversorgung und Pflegende werden hier genötigt, sich selbst zu gefährden. Gerade Pflegende können sich selbst doch das beste Bild davon machen, ob diese Impfungen schützen oder schwere Verläufe verhindern. Viele lassen sich nicht impfen, weil sie schockiert sind von der Anzahl der Todesfälle im eigenen Umfeld und den schweren Impf-Folgeerkrankungen bei Patienten.
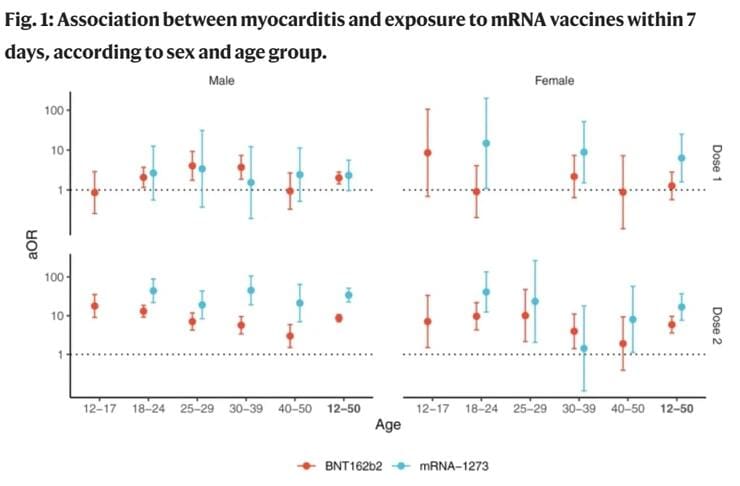
Jeder dritte Mitarbeiter/Mitarbeiterin im Gesundheitswesen musste sich zum Beispiel nach der Impfung sogar krankschreiben lassen. Wie viele Nebenwirkungen es gibt, das wird auch in den öffentlichen Medien immer noch heruntergespielt, auch wenn immer deutlicher wird, wie gravierend diese sein können. Seit dem 16. Juni 2022 liegen nun die Zahlen vor, wie häufig niedergelassene Ärzte 2021 Nebenwirkungen kodiert haben:
Am Jahresende 2021 wurden 2,487 Millionen Impfnebenwirkungen von Ärzten gemeldet bei zirka 50 Millionen doppelt geimpften Menschen. Das sind 60 Prozent von 83,2 Millionen Menschen. Das heisst, jeder 20. Geimpfte hatte eine schwere Impfreaktion, denn er musste zum Arzt gehen oder war arbeitsunfähig. Nicht erfasst sind bei diesen Zahlen noch alle schweren Fälle, die ins Krankenhaus gekommen oder verstorben sind, und Hunderttausende, die erst Wochen und Monate später erkrankten oder deren Krankheiten sich verschlimmerten, weil weder diese Menschen selbst noch die Ärzte einen Impfzusammenhang erkannt haben. Der erhebliche Anstieg der Notarzteinsätze wegen eines Herzinfarkts und Schlaganfalls, den viele Rettungsanitäter beobachteten, macht deutlich, dass es sich um Hunderttausende handelt.
Die institutionsbezogene Impfpflicht ist zudem unverhältnismässig in Anbetracht des fehlenden Fremdschutzes bei Omikron und in Anbetracht der hohen Gefährdung durch die Impfstoffe und ihre schweren Nebenwirkungen und plötzlichen Todesfälle. Ärzte vieler Fachgruppen fühlen sich durch ihre bisherigen Berufsverbände nicht mehr genügend vertreten; insbesondere fehlt eine kritische Befassung mit den vielen schweren und tödlichen Nebenwirkungen der neuartigen und genetisch verändernden Corona- Impfstoffe. Die bisherige Tabuisierung dieses Themas in der Ärztschaft gefährdet Patienten und kostet unnötig viele Menschenleben.
Was genau versteht man unter einer evidenzbasierten Medizin?
Nach der seit Anfang der 1990er bekannten Definition des kanadischen Mediziners David Sackett berücksichtigt die evidenzbasierte Medizin sowohl das Studienwissen als auch die Expertise des Arztes. Das ist ein ganz spannender Punkt, weil zu der Expertise des Arztes nicht nur sein Facharzttitel gehört, sondern vor allem bei niedergelassenen Ärzten auch seine Erfahrung eine Rolle spielt.
Die Erfahrung ist ein Wissenschaftsschatz, der bis jetzt nicht genügend berücksichtigt wird. Hierbei kann man intraindividuell sehen, sozusagen in einer Longitudinal-Analyse bei einem Menschen, der ja der stets gleichen Genetik und einem relativ gleichen Umfeld unterliegt, dass nämlich Menschen unter den gleichen Bedingungen sehr unterschiedlich auf Medikamente reagieren.
Über Jahre und Jahrzehnte kann der Arzt so einen Erfahrungsschatz aufbauen. In der Wissenschaft müsste der ärztliche Wissensschatz viel stärker und systematisch berücksichtigt werden, zum Beispiel durch Beiziehung von niedergelassenen Ärzten zu den Leitliniendiskussionen – dort sitzen derzeit überwiegend Professoren mit Pharmaforschung – und die bessere Anerkennung gut dokumentierter Einzelfälle als wissenschaftliche Erkenntnis. Im Moment gibt es bei diesem Thema so etwas wie einen blinden Fleck. An den Unis werden bislang nur Statistiken mit Querschnittsanalysen zur Medikamentenforschung durchgenommen. Bei Sackett wird die ärztliche Erfahrung in demselben Mass gewichtet, das heisst, die Therapiefreiheit muss gewahrt bleiben. Der Arzt muss entscheiden können, welche Behandlungsmethode er aufgrund seiner Erfahrungen für richtig hält.
Eine weitere wichtige Säule ist die Präferenz des Patienten. Relevant ist auch die Meinung des Patienten. Er kann angeben, welche Behandlungsmethoden ihm geholfen haben oder welche er aus irgendwelchen, vielleicht auch weltanschaulichen Gründen ablehnt. Bei der Behandlung muss all das berücksichtigt werden, was dem Patienten wichtig ist.
Wir möchten auch zu einer Wissenschaftsreform beitragen, die zum einen die Krankheitsursachen stärker berücksichtigt. Sie soll auch die gesundheitsstärkenden Faktoren (Salutogenese) und die ärztliche Erfahrung sowie die Einzelfallbetrachtung aufwerten und den wissenschaftlich gut dokumentierten Einzelfall wie auch die Longitudinal-Analyse mehr in den Fokus rücken.
Sollen sich diese Ziele langfristig auch auf die Ausbildung von Ärzten auswirken?
Momentan haben wir eine ärztliche Ausbildung, die sehr stark pharmadominiert ist. Die Hersteller zahlen Drittmittelgelder an die Universitäten, damit diese Studien durchführen. Wenn bei diesen Erhebungen nichts Sinnvolles herauskommt, werden sie teilweise auch nicht publiziert. Somit wird immer nur das erforscht oder auf dem Markt angeboten, was sich irgenwie verkaufen lässt.
Wir haben beschlossen, dass wir dieser Kommerzialisierung der Medizin etwas entgegensetzen müssen. Es gibt eine uns innewohnende Gesundheitskraft. In den traditionellen Heilverfahren gibt es verschiedene Begriffe wie die «Regulationskraft». In der chinesischen Medizin wird diese Kraft «Chi», im psychotherapeutischen wird sie auch «Resilienz» (Widerstandsfähigkeit bei Belastungen) genannt. Diese Kraft muss freigelegt werden, das heisst, alles, was sie behindert, muss beseitigt werden. Deswegen haben wir einen ursachenorientierten Ansatz. Wir möchten die Ursachen von Krankheiten, soweit es geht, identifizieren.
Wir wollen auch auf die präventive Medizin abstellen, damit Krankheiten erst gar nicht entstehen, und die ursachenorientierte Forschung und Behandlung vorantreiben. Uns geht es darum, die Kräfte zu stärken, die die Gesundheit ausmachen. Im Fachjargon heisst dieser Ansatz «salutogenetisch».
Bei der Methodik sind wir ausgesprochen offen. Neben Medikamenten, Psychotherapien, Operationen und Bestrahlungen kommen auch Pflanzen, Homöopathie, Mikronährstofftherapie, Akkupunktur und einiges andere in Frage. Es heisst ja auch: «Wer heilt, hat recht.» Was am Ende zählt, sind das Ergebnis und die Sicherheit.
Ursachen-Vorbeugung ist in der Prävention sehr wichtig, da wir beobachten, dass auch in frühen Lebensjahren immer mehr chronische Krankheiten entstehen und die Menschen lebenslang Medikamente einnehmen müssen, die nur selten wirklich an den Ursachen ansetzen und die Kosten für die Medikamente verstärkt durch die Decke gehen. Der Kostenfaktor ist nicht unser primäres Anliegen. Wir fordern daher auch eine gesunde Umwelt, Wasser, Luft, Nahrung und die Anerkennung von Schwermetallen und anderen Krankmachern als Krankheitsursache.
Wie könnte denn in diesem von Ihnen angestrebten System eine faire Vergütung aussehen?
Vieles wird günstiger, wenn mehr Zeit für Anamnesen vorhanden ist und diese besser bezahlt werden, da man oft nur mit gründlichen Anamnesen die Ursachen finden kann. Und nur dann kann auch ursachenorientiert behandelt werden, so dass auch weniger Chronifizierungen entstehen. Um gründliche Anamnesen machen zu können, muss die Zeit dafür bezahlt werden, und die Ärzte müssen über das notwendige Ursachenwissen verfügen. Wir setzen uns auch für eine dementsprechend verbesserte ursachenbezogene Forschung und Fortbildung ein.
Grundsätzlich sprechen wir uns für eine faire Vergütung aus, die den realen Zeitaufwand auch erfasst und abbildet. Wir sind gegen Fallpauschalen, Regelleistungsvolumina oder Budgets, weil diese immer bedeuten, dass Menschen zu kurz kommen, die eine kompliziertere Erkrankung haben, sprich nicht der statistischen Norm entsprechen und daher keine einfachen «Durchlaufpatienten» sind.
Im Moment sehen wir in der Allgemeinmedizin und im Gesundheitssystem die Tendenz der Fehlversorgung. Jeder Arzt schadet sich selber, wenn er einen schwierigen Patienten behandelt. Der Hausarzt könnte ihn behandeln, doch sprengt ihm dieser Patient das Zeitbudget, das er bezahlt bekommt. Er müsste ihn unentgeltlich behandeln. Deshalb ist der Anreiz da, sofort eine Überweisung etwa zum Internisten, Psychiater, Neurologen oder Orthopäden auszuschreiben. Diese haben ebenfalls Budgets. Für sie besteht die schnellste Handhabung darin, etwas Diagnostik zu betreiben – Apparatemedizin wird immer noch besser bezahlt – oder ein Rezept zu verschreiben und ein Medikament zu verordnen. Auch hier kommt die Frage nach der Ursache, etwa der Umweltbelastung, Traumafolgestörung oder Überforderungen, zu kurz. Oft dauert es sieben Jahre, bis die richtige Psycho-Ursache gefunden wird, bei Umweltgiften oder genetischen Entgiftungsstörungen – ebenfalls eine häufige Krankheitsursache – ist es noch länger.
Es gibt einige weitere Fehlanreize im System, wie zum Beispiel die Bonusregelung für teure Operationen in Chefarztverträgen. Diese verleiten dazu, Operationsindikationen NICHT nach der medizinischen Erfordernis zu stellen, sondern nach dem Profit, der sich daraus ergibt, oder die Abhängigkeit abgestellter Ärzte und Ärztinnen von kaufmännischen Verwaltungstrukturen. Das ist unethisch.
Wenn man über eine faire Vergütung spricht, sollte man Vergütungen entwickeln, die den Aufwand unabhängig von der Methode vergüten. Natürlich müssen auch unterschiedliche Betriebskosten mit erfasst werden. Klar ist, dass das System mit den Fallpauschalen nicht dem Heil oder Wohl des Patienten dient, denn dies führt zur Verschiebung schwieriger Fälle. Viele Patienten fühlen sich von ihren Ärzten nicht mehr richtig wahrgenommen, wenn diese nicht zuhören oder sie vorschnell in eine «Diagnoseschublade» schieben. Dieser Entwicklung möchten wir gern gegensteuern.
Planen Sie auch die Zusammenarbeit mit Ärzteverbänden in anderen Ländern?
Ja, wir streben nach einer Zusammenarbeit mit Verbänden auch in aussereuropäischen Ländern, denn dieses Problem der Medizin sehen wir weltweit. Wir werden uns vernetzen und möchten auch mit Personen aus anderen Gesundheitsberufen wie Psychotherapeuten, Heilpraktikern, Krankengymnasten, Hebammen und Zahnärzten kooperieren. Wir alle tragen zur Versorgung bei und haben ähnliche Probleme. Überall herrscht eine grosse Unzufriedenheit mit der derzeitigen Versorgungsstruktur, sodass wir gerne Veränderungen in Gang setzen möchten.
Der deutsche Ärztetag hat am 26. Mai beschlossen, dass in allen Ärztekammern die Weiterbildungsordnung Homöopathie abgeschafft wird. Was halten Sie davon?
Die ärztliche Homöopathie ist in Deutschland eigentlich ein fester Bestandteil unserer Behandlungslandschaft. 17 Prozent aller Patienten werden in Deutschland jedes Jahr homöopathisch behandelt. 80 Prozent der Frauen haben positive Erfahrungen mit der Homöopathie gemacht, über 50 Prozent der Patienten wünschen sich, dass sie auch in der gesetzlichen Krankenkasse verankert ist. Das sind die offiziellen Zahlen, die den Bedarf in der Bevölkerung widerspiegeln.
Bundesweit gibt es über 7000 Ärzte, die eine Facharztbezeichnung tragen, eine wissenschaftliche Qualifikation besitzen und ein Studium durchlaufen haben. Weltweit sind es über 200`000 homöopathisch qualifizierte Ärzte.
Diese Ärzte haben alles gelernt, was die anderen auch gelernt haben, und sich anschliessend der Homöopathie zugewandt haben; aber nicht, weil sie romantisch veranlagt sind, sondern weil sie deren Nutzen erleben bei Patienten und Patientinnen. Jener Beschluss unterstellt all diesen 7000 deutschen Ärztinnen und Ärzten, dass sie nicht empirisch wissenschaftlich denken könnten und eine falsche Wahrnehmung von Wirksamkeit hätten.
Wenn diese so «schlecht» sind, wie ihnen hier unterstellt wird, warum sind deren Erfolge dann so gross und auch deren Zulauf? Geht es hier etwa um eine Neid-Debatte?
Wie bereits zuvor erwähnt, ist es notwendig, individuell zu behandeln, weil jeder seine Besonderheiten hat und man hier Erkenntnisse intraindividuell durch eine Longitudinalanalyse gewinnen muss. Bei diesen intraindividuellen Vergleichen schnitt die Homöopathie in sehr vielen Studien hervorragend ab!
Das bedeutet, wenn eine Methode bei einem Patienten versagt und die nächste funktioniert, kann ich nicht mehr hergehen und von Placebo sprechen. Bei diesen Patienten war ja auch der erste Versuch schon mit einem Placebo-Anteil behaftet. Wenn dieser erste Versuch nicht funktioniert hat, aber der zweite klappt, dann ist es unredlich, hier von Placebo zur sprechen. Wenn nun Patienten, die vorher woanders behandelt worden sind, danach zum Homöopathen gehen und bei ihm bleiben, dann ist allein das schon ein wissenschaftlicher Beweis, dass die Homöopathie diesem betreffenden Menschen hilft.
Bei der statistischen Querschnittsanalyse der schulmedizinischen Arzneimittelstudien haben wir die Problematik, dass Menschen mit ihrer Individualität gar nicht oder in einem Durchschnitt erfasst werden, der für sie selbst aber nicht stimmt. Beispiel: Jemand, der 1,90 Meter misst, ist nicht «im Durchschnitt 1,70 Meter gross». Einen Mitarbeiter der Kassenärztlichen Vereinigung, der immer auf die Statistik gepocht hat, habe ich einmal gefragt: «Sie sind 1,90 Meter gross. Wo sollen wir nun die 20 Zentimeter wegnehmen, damit Sie zur Norm passen? Oben oder unten?»
Die Individualität und die individuellen Bedingungen müssen respektiert werden. Genau das wird in den Longitudinal-Analysen systematisch getan. Auch in der Outcome- und Versorgungsforschung sowie im dokumentierten Einzelfall steckt viel mehr Longitudinal-Erfahrung drin. Zwei weitere, häufig gehörte Argumente gegen die Homöopathie sind unzutreffend: Immer wieder wird behauptet, dass die Homöopathie «wissenschaftlich nicht bewiesen» sei. Dies ist nicht zutreffend. Sowohl grosse Outcomestudien in verschiedenen Ländern und in der IKK Sachsen zeigen, dass selbst bei acht Jahre schulmedizinisch vorbehandelten chronisch erkrankten Menschen 80 Prozent einen Vorteil von der anschliessenden homöopathischen Behandlung hatten.
Zudem sind in Doppelblindversuchen sowohl die Wirksamkeit und Spezifität von Hochpotenzen wie auch das Ähnlichkeitsprinzip bewiesen worden, auch an isolierten Zellen, an Tieren und in Kläranlagen. Des Weiteren wird oft gesagt, dass die Homöopathie nur bei Bagatellerkrankungen tauglich sei. Mittlerweile gibt es handfeste wissenschaftliche Beweise dafür, dass die Homöopathie selbst bei Krebserkrankungen und bei chronischen Erkrankungen sehr gute und den Chemotherapien teilweise weit überlegene Wirkungen zeigen. Die Banerji-Protokolle haben dies belegt. Sie sind durch ein amerikanisches Konsortium validiert.
Noch etwas: Vor allem Frauen profitieren sehr stark von der homöopathischen Behandlungsmethode. Durch ihre Oströgene haben sie eine schlechtere Entgiftungsfunktion und vertragen Medikamente schlechter. Ausserdem leiden sie häufiger unter chronischen Krankheiten wie Allergien, Rheuma oder Autoimmunerkrankungen wie Hashimoto sowie an chronischer Müdigkeit und Depressionen. Auch Krebserkrankungen treten bei ihnen früher auf.
Bei all diesen Erkrankungen ist die Homöopathie eine gute Alternative oder auch Ergänzung zur Schulmedizin, weil diese zu diesen Themen oftmals recht wenig oder mit starken Nebenwirkungen behaftete Methoden anzubieten hat. Oft führen diese Methoden dazu, dass man nicht mehr arbeitsfähig ist oder nicht mehr Auto fahren kann.
Die Entscheidung des deutschen Ärztetages missachtet das Wissen und die Expertise der Minderheit der Homöopathischen Ärzte. Man könnte hier auch vom Ausgrenzen einer ärztlichen Minderheit sprechen ohne Berücksichtigung des Versorgungsbedarfs bei Patienten. Dies ist nicht akzeptabel. Beim Ärztetag sind lediglich Ärzte vertreten, die keinerlei homöopathische Ausbildung oder praktische Erfahrungen auf diesem Gebiet haben. Aufgrund von einer nur vorgeblichen «Unwissenschaftlichkeit» soll diese Weiterbildungsmöglichkeit nun abgeschafft werden, ohne den Bedarf in der Bevölkerung und die vielen Millionen guten Erfahrungen in der Bevölkerung zu respektieren, die qualifizierte ärztliche Homöopathen und Homöpathinnen brauchen.
Es handelt sich hier um einen enormen Übergriff, eine Minderheitsunterdrückung und eine Fehlentscheidung, bei der man erkennt, dass die Ärzteschaft sich von den Patienten und vom Patientenbedarf ziemlich weit entfernt hat. Wenn ich sehe, dass die Patienten regelmässig zum Homöopathen gehen, und der Anteil der homöopathischen Behandlungen steigt, dann kann ich die doch nicht die Methode abschaffen, die den Patienten hilft.
Die Patienten sind ja nicht blöd. Man kann sie ja nicht auf Dauer veräppeln und ihnen eine schlechte Medizin für eine gute verkaufen. Anstatt mal am eigenen Wissenschaftsansatz zu zweifeln, der diese Realität offenbar nicht erfassen kann oder will, wird hier apodiktisch die Erfahrung von Millionen Patienten/Patientinnen und Tausenden Ärzten ignoriert. Man kann doch nicht hergehen und sagen: «Wir wollen gar nicht verstehen, dass diese Methode hilft, deshalb schaffen wir sie ab.»
Von Verbandsseite haben wir uns an die Gesundheitsminister gewandt und sie gebeten, diesen Beschluss des Bundesärztetages zurückzunehmen oder zurückzuweisen, damit er nicht umgesetzt wird, weil er sich gegen die Interessen der Patienten, des Volkes und der Versicherten richtet. Es ist absolut notwendig, dass die Politik den Bundesärztetag in seine Schranken weist.
**********************************************


Dr. med. Sonja Reitz ist niedergelassene Fachärztin für Allgemeinmedizin und psychotherapeutische Medizin in Hamburg. Ausserdem ist sie Mitglied im Patientenschutzverband und Aufsichtsratssprecherin des Berufsverbandes für Ärzte, «Hippokratischer Eid».